婦產科部
40歲還能自然懷孕嗎?幾歲該做試管嬰兒?30、35、40歲懷孕率一次看懂
40歲還能自然懷孕嗎?幾歲該做試管嬰兒?30、35、40歲懷孕率一次看懂|李冠昇醫師
40歲還能自然懷孕嗎?
李冠昇醫師指出,40歲女性仍有機會自然懷孕,但機率明顯下降。
- 每月自然受孕率:5-10%,甚至更低
- 流產率:約25-30%。
主要原因在於隨著年齡增加,卵子品質(染色體正常比例)下降,導致懷孕變得更加困難。加上卵子數量(AMH)減少,連帶使試管嬰兒(IVF)成功率也下降。
因此臨床上建議:
- 35歲以上嘗試3-6個月未懷孕,儘早進行不孕症評估與治療
- 40歲以上嘗試自然懷孕,應同步評估試管嬰兒(IVF)治療的可行性
本文將完整解析:
40歲自然懷孕機率、不同年齡懷孕率變化,以及幾歲應該考慮試管嬰兒,幫助您掌握最佳懷孕時機。
1-1.各年齡層自然懷孕率(累積機率)[1-5]
|
年齡 |
每月懷孕機率 |
6個月內懷孕率 |
12個月內懷孕率 |
流產機率 |
|
20–25歲 |
20–25% |
70–75% |
85–90% |
10-12% |
|
25–30歲 |
18–22% |
65–70% |
80–85% |
10-15% |
|
30–34歲 |
15–20% |
60–65% |
75–80% |
12-15% |
|
35–37歲 |
12–15% |
50–60% |
65–75% |
15-20% |
|
38–39歲 |
10–12% |
40–50% |
60–65% |
20-25% |
|
40–42歲 |
5–10% |
25–30% |
50–55% |
25-30% |
|
43–45歲 |
<5% |
<20% |
30–40% |
40–50% |
臨床重點
- 40-42歲:自然懷孕機率5–10%,流產率約25%
- 43歲以上:自然懷孕機率<5%,流產率約40%
- 45歲以上:流產率約65%
需注意,期刊研究中的懷孕率數據多建立於相對理想的條件下,例如嘗試受孕時間較短(多在一年內)、已排除不孕族群,且夫妻積極同房。然而在真實世界情境中,多數前來就診的夫婦嘗試受孕時間已超過一年,整體生育條件相較研究族群更為不利,因此40歲以上女性的實際懷孕機率通常低於文獻報告。
總結:40歲後自然懷孕機率低,同時流產風險顯著上升,是建議盡快安排試管嬰兒療程的重要原因。
1-2.幾歲應該做試管嬰兒(IVF)?
不是「幾歲一定要做」,而是:是否正錯過試管嬰兒成功率相對較高的時機。
生育力下降的兩大原因:卵子品質下降+卵子數量減少
|
年齡 |
卵子品質[6-8] (胚胎染色體異常率) |
卵子數量 (25th-75th AMH) |
臨床建議 |
|
|
<35歲 |
異常率 20-40% |
2.5-5.5 ng/mL |
自然受孕優先; 6-12個月未成功再評估 |
|
|
35–37歲 |
異常率30-60% |
1.5-3.5 ng/mL |
縮短自然受孕6個月; 考慮IVF |
|
|
38–40歲 |
異常率40-70% |
0.8-2.5 ng/mL |
縮短自然受孕3-6個月 直接評估IVF |
|
|
41–42歲 |
異常率70-85% |
0.5-1.5 ng/mL |
盡快安排IVF |
|
|
≥43歲 |
異常率>90% |
0.08-1 ng/mL |
自體卵成功率低;盡快IVF |
|
生育力下降的的兩大原因
1. 卵子品質下降
- 胚胎染色體異常率(aneuploidy)隨年齡上升
- 懷孕機率下降、流產風險增加,以及試管嬰兒成功率降低[6-8]
2. 卵子數量下降(anti-Müllerian hormone, AMH)
- 卵巢濾泡數量隨年齡逐漸減少。卵巢小濾泡數量與AMH濃度密切相關,AMH隨年齡下降,且在晚生育期下降速度更為明顯[9,10]
- AMH數值無法預測自然懷孕機率[11]
- AMH較低的患者對排卵刺激藥物反應較差,在試管嬰兒療程中預期可取得的卵子數較少,進而影響可用胚胎數量,最終降低累積活產率(一次或多次試管療程中所有植入機會加起來,最後生下寶寶的機率)[12]。
關鍵結論
1.卵子品質+卵子數量共同決定女性生育力與試管嬰兒成功率。
- 卵子品質決定胚胎等級與染色體正常率
- 卵子數量(AMH)影響取得優質胚胎的機會。
胚胎等級怎麼看?4AA、5BB差在哪?囊胚成功率與胚胎植入成功率一次看懂
2.卵子品質下降,如往者不可諫;卵子數量,猶可及時爭取。
臨床上需要考量的並非「幾歲應該做試管嬰兒」,而是在卵子品質已隨年齡下降的情況下,如何透過適當的治療策略,及早爭取卵子數量,以降低對生育結果的不利影響。
等到高齡且卵子數量已明顯下滑後,才開始試管嬰兒療程會很辛苦。
1-3.為什麼38歲後不要拖太久,40歲更不能等?
即使取得相同數量的卵子(例如10顆),40歲獲得為**染色體正常胚胎(euploid embryo)**的機率只有35歲的一半;而且到了40歲之後,下降呈現「每年明顯惡化」趨勢[13]。
(建議放大或使用平板觀看)
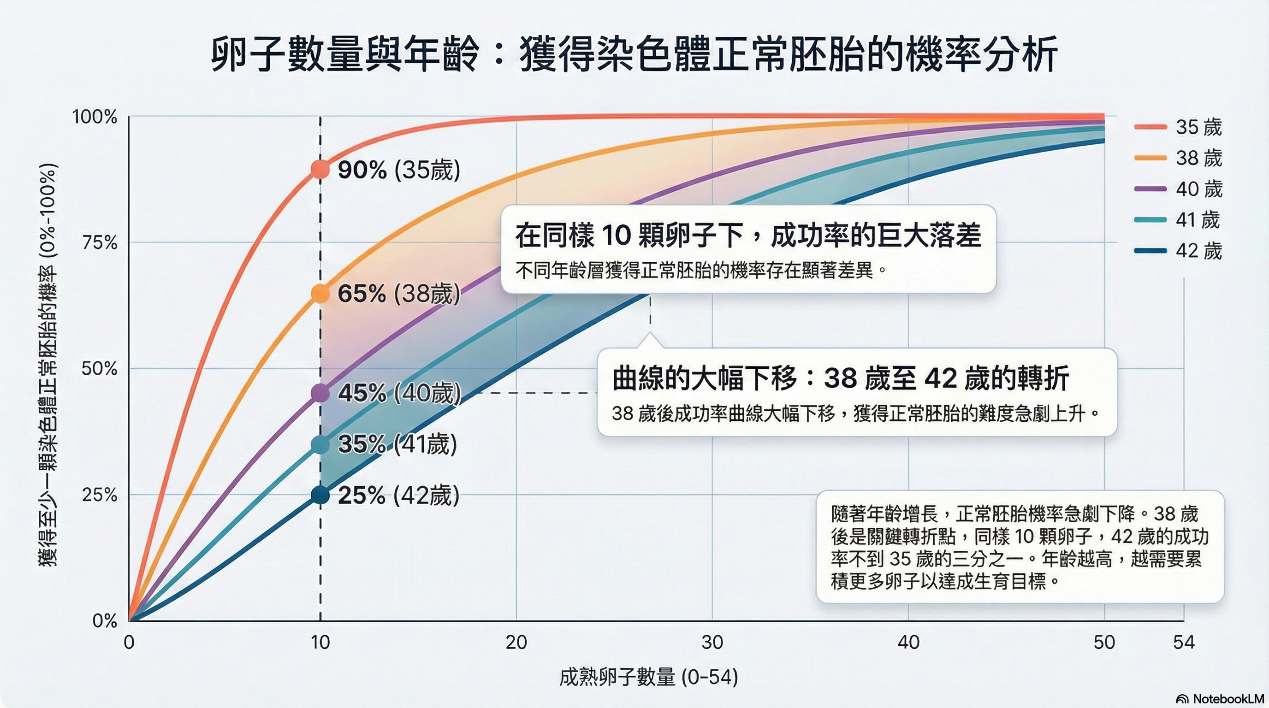
即使取得相同數量卵子,年齡不同,成功培養出正常胚胎的機率差異非常大 [13]
38歲以上胚胎染色體異常率約達40–70%[6-8],代表需要取得更多卵子,才有機會培養出正常胚胎。
但此時多數女性的卵巢儲備(AMH)已開始明顯下降。當AMH偏低時,對排卵刺激藥物的反應通常較差,單次療程可取得的卵子數減少,進而影響可用胚胎數量,最終降低試管嬰兒的成功率。
因此,38歲以上且AMH較低的患者,可能需要進行多次試管療程,才有機會成功懷孕並順利生產。
進一步來看,40歲之後胚胎染色體異常率持續上升,同時AMH下降速度加快。在這樣的情況下,若仍長時間僅嘗試自然懷孕,後續轉進入試管療程時,整體條件更惡化,錯失最後試管嬰兒療程成功時機。
1-4. 40歲後多做幾次試管就一定會成功嗎?
答案是不一定。
試管成功率取決於:
- 胚胎品質(染色體正常及著床能力)
- 子宮環境
多次植入胚胎失敗參考:反覆著床失敗怎麼辦?試管嬰兒植入失敗兩次分析
試管嬰兒並非做越多次,累積活產率就一定越高。
40歲以上女性,增加取卵數或試管療程次數不一定能彌補卵子品質下降所帶來的影響。43歲以上且卵巢反應不佳的患者,後續成功機率極低,甚至需要考慮卵子捐贈。
高齡族群成功率明顯下降
- 43-45歲累積活產率約為8.4%[14],第3次療程後幾乎不再上升[15]
- 45歲以上單次試管療程活產率約為2.9-4.4%
- 46歲以上幾乎無成功案例[16]
- AMH低、單次取卵數少或高齡女性,累積活產率通常在3-4個完整療程後達平台,後續再增加療程次數,成功率提升有限[17]。
1-5.高齡案例分享
案例一|為什麼AMH正常還是取不到卵?(36歲 vs 41歲真實案例)
一位患者在36歲時接受試管嬰兒療程,AMH為4.2 ng/mL,醫師給予高劑量排卵針(375 IU)刺激取得16顆成熟卵子,並培養出5顆囊胚,最終植入一顆4BB囊胚成功生產。
患者41歲回診諮詢生第二胎。由於原主治醫師已離職,後續由冠昇醫師接手治療。首先先行植入先前冷凍保存的胚胎(4BC、4CC),雖成功著床,但於懷孕7週胎兒便沒心跳而流產。考量剩餘胚胎品質有限(3CC、EB),決定重新進行取卵療程。
此次雖然AMH為5.13 ng/mL,與過去相近,但使用最高劑量排卵針(450 IU)僅取得5顆成熟卵子,明顯低於36歲時的卵巢反應,且僅培養出3顆第三天胚胎。所幸後續解凍胚胎植入(14CG4、6CG4)胚胎成功懷孕並順利生下雙胞胎。
這個案例凸顯臨床上重要現象:
- 年齡帶來的不只是胚胎染色體異常率上升
- 即使AMH維持良好,卵巢對排卵針的反應仍會隨年齡明顯下降
案例二|高齡拖半年真會差很多嘛(43歲案例)
另一位患者在43歲時因不孕一年前來諮詢冠昇醫師。檢查顯示輸卵管攝影僅左側暢通,先生精蟲分析正常,AMH為3.32 ng/mL。考量年齡因素,冠昇醫師建議直接進入試管嬰兒療程。
然而患者對療程仍有疑慮,經過約半年後再次抽血檢查,AMH已下降至2.19 ng/mL。之後又經過約2個多月的調養與考慮,最終於距離第一次諮詢約一年、44歲時才正式進入試管療程。
此次療程即使直接使用高劑量排卵針(450 IU),最終取得10顆成熟卵子。所幸成功培養出4顆優質囊胚(4AA、4AB、4BB、4CC),並於後續解凍胚胎植入4AA與4AB,最終順利懷孕並成功生產。
這個案例凸顯臨床上另一個常見現象:
- 40歲以上,AMH下降速度可能明顯加快,短短半年即可出現顯著變化
- 44歲即使AMH仍不錯,卵巢對排卵針的反應已下降,使用最高劑量能取得的卵子數仍然有限
1-6.常見問題(FAQ)
Q1:40歲自然懷孕機率是多少?
約為 5–10%甚至更低,且流產率約 25–30%。
Q2:40歲但AMH正常,還需要擔心嗎?
仍需要注意。年齡才是影響懷孕成功率的關鍵因素。臨床上常見的情況是:30歲女性即使AMH低,常常自然懷孕;相反地,40歲女性即使AMH良好,其懷孕機率仍明顯低於30歲族群。
Q3:試管做幾次成功率最高?
成功率通常在3至4個完整療程後即趨於平緩,之後不再明顯提升。
Q4:什麼情況建議直接做試管嬰兒(IVF)?
• ≥40歲
• ≥35歲+AMH低
• ≥35歲+男性因素(精蟲品質差)
• 雙側輸卵管阻塞
延伸閱讀:輸卵管水腫、輸卵管阻塞會影響懷孕嗎?
輸卵管水腫需要手術嗎?一定要做試管嬰兒(IVF)嗎?李冠昇醫師解析治療方式與自然懷孕、IVF成功案例
臨床重點
- 40歲仍可懷孕,但機率明顯下降
- 年齡比AMH更關鍵
32歲即使AMH偏低,若輸卵管暢通、精蟲正常,自然懷孕機率仍高;相反地,42歲即使AMH數值不錯,在相同條件下,試管嬰兒成功率仍然偏低。懷孕成功關鍵不是卵子數量,而是年齡對卵子品質的影響。 - 38歲後應縮短嘗試時間
- 40歲以上建議直接安排試管嬰兒
- 不是幾歲一定要做試管,而是是否正在錯過試管嬰兒成功率相對較高時機
參考文獻(References)
[1] Wesselink AK, et al. Age and fecundability in a North American preconception cohort study. Am J Obstet Gynecol. 2017.
[2] Steiner AZ, et al. Impact of female age and nulligravidity on fecundity in an older reproductive age cohort. Fertil Steril. 2016.
[3] Seifer DB, et al. Ovarian aging and fertility. JAMA. 2023
[4] Dunson DB, et al. Changes with age in the level and duration of fertility in the menstrual cycle. Hum Reprod. 2002.
[5] Leridon H. Can assisted reproduction technology compensate for the natural decline in fertility with age? Hum Reprod. 2004.
[6] Franasiak JM, et al. The nature of aneuploidy with increasing age of the female partner: a review of 15,169 consecutive trophectoderm biopsies evaluated with comprehensive chromosomal screening. Fertil Steril. 2014.
[7] Hong KH, et al. Embryonic aneuploidy rates are equivalent in natural cycles and gonadotropin-stimulated cycles. Fertil Steril. 2019.
[8] Irani M, et al. No effect of ovarian stimulation and oocyte yield on euploidy and live birth rates: an analysis of 12,298 trophectoderm biopsies. Hum Reprod. 2020.
[9] Freeman EW, et al. Contribution of the rate of change of antimüllerian hormone in estimating time to menopause for late reproductive-age women. Fertil Steril. 2012.
[10] Kotlyar AM, et al. Ethnicity/Race and Age-Specific Variations of Serum AMH in Women-A Review. Front Endocrinol (Lausanne). 2021
[11] Lin C, et al. The Value of Anti-Müllerian Hormone in the Prediction of Spontaneous Pregnancy: A Systematic Review and Meta-Analysis. Front Endocrinol (Lausanne). 2021
[12] Reichman DE, et al. Value of antimüllerian hormone as a prognostic indicator of IVF outcome. Fertil Steril. 2014.
[13] Rodríguez-Varela C, et al. Minimum number of mature oocytes needed to obtain at least one euploid blastocyst according to female age in in vitro fertilization treatment cycles. Fertil Steril. 2024.
[14] Bercovich O, et al. A decision tree analysis applied to women aged 43–45: who should be referred for ovum donation? Reprod Biomed Online. 2022.
[15] Raz N, et al. Cumulative pregnancy and live birth rates through assisted reproduction in women 44–45 years of age: is there any hope? J Assist Reprod Genet. 2018.
[16] Gunnala V, et al. One thousand seventy-eight autologous IVF cycles in women 45 years and older: the largest single-center cohort to date. J Assist Reprod Genet. 2018.
[17] Wang M, Jia L, et al. Cumulative live birth rates do not increase after 4 complete cycles in women with poor ovarian response: a retrospective study of 1,825 patients. Fertil Steril Rep. 2021.
作者介紹
李冠昇 醫師 掛號連結
李冠昇醫師為生殖醫學專科醫師,現任馬偕紀念醫院生殖醫學中心,專長為試管嬰兒(IVF)、不孕症評估與高齡生殖醫學。
擅長領域涵蓋胚胎品質提升、胚胎著床分析與個別化治療策略制定,專注於反覆試管嬰兒失敗(recurrent IVF failure)、反覆著床失敗(recurrent implantation failure, RIF)、AMH低及高齡不孕等困難個案之診療。
依據患者年齡、卵子庫存(AMH)、及過往治療歷程,整合臨床經驗與實證醫學,規劃精準化試管嬰兒療程,並視個別情況結合胚胎著床前染色體篩檢(preimplantation genetic testing for aneuploidy, PGT-A),提升胚胎選擇準確性與臨床懷孕率。
致力於提供以患者為中心之個別化生殖醫療,提升試管嬰兒成功率,協助不同生育困難族群達成懷孕目標。



