婦產科部
胚胎等級怎麼看?4AA、5BB差在哪?囊胚成功率與胚胎植入成功率一次看懂
胚胎等級怎麼看?4AA、5BB差在哪?囊胚成功率與胚胎植入成功率一次看懂
很多正在做試管嬰兒的夫妻都會問:
「4AA一定比5BB好嗎?」
「胚胎等級好,為什麼還是沒有懷孕?」
李冠昇醫師先講結論:
- 4AA成功率通常高於5BB
- 但胚胎等級 ≠ 一定會懷孕
- 胚胎等級還需要同時考量:年齡(影響胚胎染色體正常率)+子宮環境
1-1.第2-3天胚胎(分裂期)與第5-6天囊胚差別:哪個成功率比較高?
- 單次植入囊胚(第5–6天)活產率較高,也就是成功懷孕並順利生產的機率較高[1, 2]。
- 減少植入胚胎數量,降低多胞胎風險[1]。
- 但是否能培養到囊胚,取決於年齡、AMH(卵子庫存)、胚胎數量與實驗室技術 [3]。
AMH影響試管成功率參考:AMH低還能懷孕嗎?AMH正常值、卵子庫存與試管成功率
1-2.為什麼囊胚植入成功率較高?
李冠昇醫師指出:囊胚成功率較高的三個關鍵原因
① 自然淘汰較差胚胎(染色體異常比例降低)
② 能發育到囊胚,代表整體發育潛力較佳
③ 與子宮著床時機更同步,著床率較高
一、自然篩選掉部分染色體異常胚胎
自然懷孕過程中,胚胎約第5天進入子宮,將胚胎從第2–3天培養至第5–6天囊胚期模擬體內發育過程,並形成「自然篩選」機制:
- 一部分染色體異常或發育不良的胚胎會停止生長[3]
- 存活至囊胚期的胚胎,其染色體正常機率相對較高[4]
二、發育潛力較佳的胚胎被保留下來
胚胎即使染色體正常,仍可能存在發育潛力差,植入無法懷孕的情況:
- 能發育至囊胚期,代表整體生長與發育潛力較佳
三、囊胚植入與子宮內膜同步性佳,著床率較高
- 自然情況下,胚胎約在第4–5天(桑椹胚~囊胚期)才進入子宮,若太早(第2–3天)放入子宮,可能處於不適合的環境
- 部分分裂期胚胎生長速度較慢,第2–3天植入時,胚胎發育與子宮內膜著床窗口可能不同步
- 囊胚於植入後1–2天內開始著床,子宮外孕風險相對較低[5]
(補充)可搭配PGT-A提升選胚準確度
PGT-A(胚胎著床前染色體檢測)於囊胚期進行胚胎切片,篩選出染色體正常胚胎,進一步提升成功率。
從胚胎發育過程理解囊胚植入成功率較高的原因
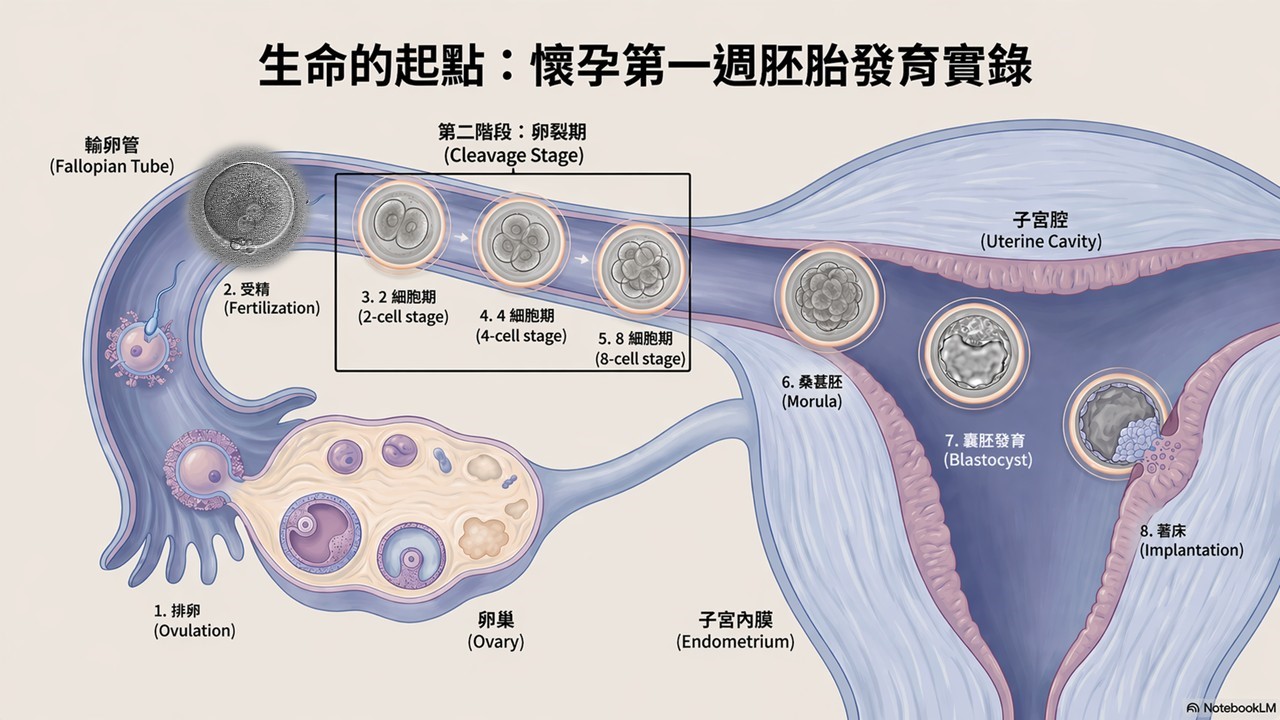
胚胎圖片來源自馬偕紀念醫院timelapse(胚胎縮時攝影)
第零天(1):排卵與受精
第一天(2-3):受精卵two pronuclear(2PN) zygote隨後迅速分裂成2細胞
第二、三天(4-5):Cleavage stage(分裂期胚胎)約4–8細胞,臨床上可植入
- 優點:讓AMH低、胚胎較少的患者幾乎都有胚胎可植入
- 缺點:胚胎未經過自然篩選及淘汰,懷孕率較低
第四天(6):桑椹胚(morula)細胞持續分裂至16–32細胞,並開始緊密聚集
第五、六天(7-8):囊胚(blastocyst)形成內外層結構,準備著床
1-3. 胚胎等級(4AA、5BB)怎麼看
Gardner分級系統為評估胚胎品質的重要標準,依據囊胚的擴張程度(blastocoel expansion,數字)、內細胞團(inner cell mass, ICM;第一個字母)以及滋養層細胞(trophectoderm, TE;第二個字母)三項指標進行綜合評分[6]。
1-4 4AA一定比5BB好嗎?成功率差異一次看懂
4AA與5BB的差異,主要在於胚胎品質評分(ICM與TE):
- 4AA:內細胞群與滋養層品質皆佳(AA)
- 5BB:發育階段進一步(第5期,開始孵化),但細胞品質中等(BB)
臨床選胚胎原則:
- 等級差距大(AA vs BB)→ 以細胞品質為主
- 等級差不多(AA vs AB/BA)→ 再看發育速度(Day 5 vs Day 6)與擴張程度(stage 3 vs 4)
整體而言,在相同年齡下,AA等級胚胎的懷孕率與活產率普遍高於BB等級(見表1)
但更關鍵的是,女性年齡會直接影響胚胎染色體正常率,進而影響成功率:
- 等級好胚胎(如4AA),隨著年齡增加,成功率明顯下降
- 42歲女性的 4AA 胚胎,成功率低於32歲女性的 5BB 胚胎。(表2)
表1囊胚等級與胚胎植入懷孕率與活產率[7-10]
|
胚胎等級 |
懷孕率 |
活產率 |
|
AA |
65–70% |
55–60% |
|
AB |
60–68% |
50–58% |
|
BA |
55–65% |
45–55% |
|
BB |
45–55% |
35–45% |
|
BC |
40–50% |
30–40% |
|
CB |
35–45% |
25–35% |
|
CC |
30–40% |
10–20% |
表2年齡層×囊胚等級的胚胎植入活產率[11]
|
年齡 |
AA/AB/BA |
BB |
BC/CB |
CC |
|
<35歲 |
50–60% |
40–50% |
30–40% |
15–25% |
|
35–39歲 |
30–45% |
25–35% |
20–30% |
10–20% |
|
≥40歲 |
10–25% |
5–20% |
5–15% |
<10–15% |
因此,胚胎等級只能提供「機率判斷」,真正決定成功的是:
「年齡(影響胚胎染色體正常率)+子宮環境」的整體配合。
延伸閱讀:40歲還能自然懷孕嗎?幾歲該做試管嬰兒?30、35、40歲懷孕率一次看懂
1-5 年齡、胚胎等級與染色體:成功率該怎麼一起看
胚胎是否為染色體正常(euploid),是影響成功率的關鍵,與年齡高度相關:
表3年齡 × 胚胎等級 × 染色體正常率[12, 13]
|
年齡 |
AA/AB/BA |
BB |
BC/CB |
CC |
|
<35歲 |
60–70% |
45–55% |
30–40% |
20–30% |
|
35–39歲 |
40–60% |
30–45% |
20–35% |
15–25% |
|
≥40歲 |
20–35% |
15–30% |
10–20% |
<10–15% |
1-6 真實案例解析:高齡與低等級囊胚,也有機會成功懷孕?
案例一|43歲高齡試管成功:分裂期胚胎失敗,培養成囊胚後成功懷孕
43歲女性,5年前自然生產後,希望再懷第二胎但一直未成功。檢查顯示輸卵管通暢、先生精蟲分析正常,AMH 為 1.18 ng/mL。考量年齡因素,建議進入試管嬰兒療程。
本次療程即使使用高劑量排卵針,僅取得 4 顆成熟卵子,且全部成功受精。第3天新鮮胚胎植入等級1及等級2的分裂期胚胎後未成功懷孕。剩餘2顆等級4胚胎持續培養,其中一顆出現不等分裂,但仍發育至囊胚(3BB、EB)。
後續於自然週期進行囊胚植入,成功懷孕並順利生產健康寶寶。
這個案例顯示:
- 高齡族群即使即使分裂期胚胎等級看起來不錯,常常無法著床
- 能發育到囊胚,比分裂期胚胎等級更能代表真正的胚胎潛力
案例二|44歲+輸卵管水腫:低等級囊胚仍成功活產
44歲女性,有生育需求。檢查顯示雙側輸卵管水腫,AMH 為 2.57 ng/mL。經評估後先行手術切除輸卵管水腫,再進入試管嬰兒療程。
第一次療程使用高劑量排卵針後取得 6 顆成熟卵子,第3天新鮮植入2顆等級2分裂期胚胎未成功懷孕。剩餘4顆等級及4胚胎繼續培養,最終形成第6天4BB囊胚。
第二次療程取得 7 顆成熟卵子,培養後獲得 4BC、4CC、3BC 及 EB 囊胚,並全數冷凍保存。後續於自然週期解凍植入第5天4BC、4CC 及第6天 4BB 囊胚,最終順利懷孕並成功生產。
這個案例重點:即使是高齡患者、且囊胚等級不是最好,只要胚胎與子宮環境匹配良好,仍然有成功機會。
1-7為什麼好胚胎還是會失敗?
很多患者會問:
「我已經放等級好胚胎(4AA/AB/BA),為什麼還沒成功?」
好囊胚仍不著床 的原因可能包括:
- 胚胎染色體異常
隨著女性年齡增加,染色體異常比例上升,等級好胚胎也可能是染色體異常。
- 子宮內膜容受性異常(endometrial receptivity impairment)
包括胚胎發育與子宮內膜發展時間不一致(著床窗口不同步)。
- 子宮結構問題或慢性子宮內膜炎
- 輸卵管水腫(Hydrosalpinx)
多次植入胚胎失敗參考:反覆著床失敗怎麼辦?試管嬰兒植入失敗兩次分析
相關延伸閱讀:輸卵管水腫與懷孕
輸卵管水腫(Hydrosalpinx)需要手術嗎?一定要做試管嬰兒(IVF)嗎?
1-8 FAQ(常見問題)】
Q1:一定要培養到囊胚嗎?
不一定,需依個別情況決定。
囊胚單次植入成功率較高,但若胚胎數量少、或過去曾有囊胚培養失敗,
有的醫師會建議不培養至囊胚。
如果你想知道臨床上醫師如何實際選擇胚胎,可以直接看下方「醫師如何選擇胚胎」段落。
Q2:胚胎等級差就不會懷孕嗎?
不一定,等級差胚胎仍可能成功懷孕
Q3:第3天和第5天植入哪個比較好?
沒有絕對答案,但第3天植入成功率低於第5天(囊胚)
Q4:4AA一定是染色體正常嗎?
不一定,若需要可考慮PGT-A檢測
1-9 醫師如何選擇胚胎?
囊胚排序原則
- 若有進行 PGT-A → 優先選擇染色體正常(euploid)胚胎
- 等級差距大(AA vs BB)→ 以細胞品質為主(ICM、TE)
- 等級相近(AA vs AB/BA)→
- 看發育速度(Day 5 vs Day 6)
- 看擴張程度(stage 3 vs 4)
是否一定要培養到囊胚?
以下情況下,部分醫師可能會考慮不培養至囊胚:
- 可用胚胎數量非常少
- 過去曾有囊胚培養失敗經驗
- 卵巢功能較差(AMH 低)
主要考量為:延長培養可能導致最終沒有胚胎可供植入。
臨床證據與觀點
然而,根據 Cochrane 2026,隨著培養技術(如培養液與 time-lapse 系統)進步,囊胚培養成功率已提升至約60–65%。此外,在自然情況下,胚胎約於第 4–5 天才進入子宮,較接近囊胚植入時機;若於第 2–3 天植入,可能處於較不理想的子宮環境,影響著床潛力。
李冠昇醫師臨床觀點
「胚胎在體外無法發育至囊胚,但在子宮內可能可以繼續發育」的說法,目前缺乏明確的學理與實證支持。相較之下,將胚胎培養至第 5–6 天囊胚期,更能模擬體內自然發育過程,並形成「自然篩選」機制:
- 發育潛力不足或染色體異常的胚胎會停止發展
- 能發育至囊胚期者,整體發育潛力通常較佳
若胚胎無法發育至囊胚期,通常代表其發育潛力有限:
- 即使進行第 2–3 天胚胎植入,成功機率仍相對偏低
- 可避免不必要的植入、用藥與等待
- 有助於及早調整治療策略
即使在胚胎數量少、高齡或 AMH 較低的情況下,仍可考慮培養至囊胚,以提升單次植入成功率並避免無效療程。與其只看胚胎等級,更重要的是找到適合你情況的整體策略。
參考文獻(References)
[1] Practice Committee of the American Society for Reproductive Medicine. Blastocyst culture and transfer in clinically assisted reproduction: a committee opinion. Fertil Steril. 2018
[2] Glujovsky D, et al. Blastocyst-stage versus cleavage-stage embryo transfer in assisted reproductive technology. Cochrane Database Syst Rev. 2026
[3] Orvieto R, et al. Cleavage-stage human embryo arrest, is it embryo genetic composition or others? Reprod Biol Endocrinol. 2022
[3] Qi ST, et al. Arrested human embryos are more likely to have abnormal chromosomes than developing embryos from women of advanced maternal age. J Ovarian Res. 2014
[4] Matorras R, et al. Lessons learned from 64,071 embryos subjected to PGT for aneuploidies: results, recurrence pattern and indications analysis. Reprod Biomed Online. 2024
[5] Zhang B, et al. Reduced Ectopic Pregnancy Rate on Day 5 Embryo Transfer Compared with Day 3: A Meta-Analysis. PLoS One. 2017
[6] Gardner DK, Schoolcraft WB. Culture and transfer of human blastocysts. Curr Opin Obstet Gynecol. 1999
[7] Hill MJ, et al. Trophectoderm grade predicts outcomes of single-blastocyst transfers. Fertil Steril. 2013
[8] Wirleitner B, et al. Pregnancy and birth outcomes following fresh or vitrified embryo transfer according to blastocyst morphology and expansion stage, and culturing strategy for delayed development. Hum Reprod. 2016
[9] Jiang Y, et al. Comparison of clinical outcomes for different morphological scores of D5 and D6 blastocysts in the frozen-thawed cycle. BMC Pregnancy Childbirth. 2023
[10] Zou H, et al. Blastocyst quality and reproductive and perinatal outcomes: a multinational multicentre observational study. Hum Reprod. 2023
[11] Sainte-Rose R, et al. Extended embryo culture is effective for patients of an advanced maternal age. Sci Rep. 2021
[12] Li N, et al. Effect of Blastocyst Morphology and Developmental Rate on Euploidy and Live Birth Rates in Preimplantation Genetic Testing for Aneuploidy Cycles With Single-Embryo Transfer. Front Endocrinol (Lausanne). 2022
[13] Huang TTF, et al. Euploidy rates within blastocysts obtained from differently sized cohorts and age groups approximate a binomial distribution. F S Rep. 2025
作者介紹
李冠昇 醫師 掛號連結
李冠昇醫師為生殖醫學專科醫師,現任馬偕紀念醫院生殖醫學中心,專長為試管嬰兒(IVF)、不孕症評估與高齡生殖醫學。
擅長領域涵蓋胚胎品質提升、胚胎著床分析與個別化治療策略制定,專注於反覆試管嬰兒失敗(recurrent IVF failure)、反覆著床失敗(recurrent implantation failure, RIF)、AMH低及高齡不孕等困難個案之診療。
依據患者年齡、卵子庫存(AMH)、及過往治療歷程,整合臨床經驗與實證醫學,規劃精準化試管嬰兒療程,並視個別情況結合胚胎著床前染色體篩檢(preimplantation genetic testing for aneuploidy, PGT-A),提升胚胎選擇準確性與臨床懷孕率。
致力於提供以患者為中心之個別化生殖醫療,提升試管嬰兒成功率,協助不同生育困難族群達成懷孕目標。



